|
|
|
Psychochirurgie : la préhistoire La
préhistoire de la psychochirurgie est illustrée par deux
chirurgiens italiens, qui proposent d'utiliser la trépanation pour traiter certains malades de l'esprit.
|
|
Les précurseurs de la lobotomie
Gottlieb
Burckhardt (1836-1907), après avoir étudié la
médecine à Bâle, Berlin, et Göttingen, et avoir
occupé un poste de médecin à l'asile d'aliénés
de Waldau, a été nommé en 1882 médecin directeur
de l’asile de Préfargier, sur le lac de Neuchâtel (Suisse).
La neurochirurgie et la neurophysiologie au début du XXème siècle En ce début de siècle naît la neurochirurgie - Harvey
Cushing en invente le nom en 1904-, qui connait ses premières applications
dans le domaine du traitement de l'épilepsie, des tumeurs et hématomes
intra-cérébraux. Mais c'est au cours de la Grande Guerre
que se développent de nouvelles techniques neurochirugicales, et
que se multiplient les observations qui font progresser la connaissance
(travaux d'Erich Feuchtwanger et Karl Kleist notamment). |
|
Egas
Moniz avait été influencé par les découvertes
de l'Espagnol Santiago Ramón y Cajal sur les connexions neuronales,
par la théorie des réflexes conditionnés du Russe
Pavlov, et surtout, par les travaux de Fulton et de ses élèves
: c'est ce qui -en 1933 précisera-t-il plus tard- lui inspire une
idée qui va le conduire à pratiquer ses premières
interventions : la «rigidité mentale» observée
chez les psychotiques serait en rapport avec perte du contrôle des
multiples liaisons synaptiques du cortex. Fiamberti et la leucotomie frontale transorbitaire (1937) En
1937, l'Italien Adamo Mario Fiamberti, de Varese, publie sa découverte
dans le Rassegna di studi psichiatrici : « Proposta di una
tecnica operatoria modificata e semplificata per gli interventi alla Moniz
sui lobi prefrontali in malati di mente » (26, 797), exposé
d'une technique qu'il développe en 1939 dans le Giornale di
psichiatria e neuropatologia (67, I; 291-293) : « Considerazioni
sulla leucotomia prefrontale con il metodo transorbitario ».
La simplicité du procédé permettait à un médecin
qui n'avait pas de connaissance particulière en chirurgie d'apprendre
rapidement à le pratiquer. Ce qui explique sans doute les nombreux
abus.
|
|
Walter Freeman, propagateur de la lobotomie aux USA
|
|
Hormis
quelques tentatives réalisées par le neurochirurgien Marcel
David -sous la direction de Moniz- en 1936, la thérapeutique n'eut initialement aucun succès en France.
|
|
1- Les sections chirurgicales des fibres blanches fronto-thalamiques
|
|
La fin ?
En
1949, pour Ch. Brisset, « la psycho-chirurgie est encore dans une
période de croissance, pleine de promesse, mais encore tâtonnante »
(L'Evolution psychiatrique, IV, p. 490). A lire ces propos prudents, peut-on
vraiment parler d'une « période d'euphorie » (Missa)
ou d'engouement - un engouement « irresponsable » pour Bottéro, 2004 ?
Précisons que cette « SCP » ne doit pas être confondue
avec l'électrostimulation cérébrale externe ou neurostimulation électrique externe, dont il existe deux types :
|
| Pour en savoir
plus, consulter notamment : - Le numéro d'octobre-décembre 1949 de la revue L'Evolution Psychiatrique, pages 487-566 (notamment : Marcel David et Jean Talairach, « Quelques réflexions sur les lobotomies préfrontales ») - La séance du 12 mars 1951 de la Société médico-psychologique « consacrée aux problèmes médico-légaux posés par la psycho-chirurgie » : Annales médico-psychologiques, 1951, I, 4; 465-486 - Le grand manuel de J. Le Beau, Psycho-chirurgie et fonctions mentales. Techniques. Résultats. Applications physiologiques. Paris, Masson, 1954; 429 p. - La discussion animée faisant suite à la communication d'H. Baruk, « Sur la nécessité de l'interdiction légale de la lobotomie », au cours d'une séance de la Société médico-psychologique, avec O. Garand, J. Le Beau, E. Minkowski, A. Brousseau, M. Leconte (Annales médico-psychologiques, 1954, I, 1; 60-68 et I, 3; 348-349). - Cyril Koupernik, Livre blanc de la psychiatrie française, 1965, L'Évolution psychiatrique, XXX, II-1, pp.218-219 - L'article, ancien mais très documenté, d'Alain Jaubert, « L’excision de la pierre de folie », in : Guérir pour normaliser. L’arsenal thérapeutique pour rectifier les comportement. Autrement, 1975-1976, n°4; pp.22-63 Les publications érudites d'Alain Bottéro, dont celles de 2004 et de 2007 critiquent avec beaucoup de pertinence l'avis du Comité d'éthique de 2002 et le rapport de la Haute Autorité de Santé de 2005, sont depuis la disparition de leur auteur malheureusement inaccessibles en ligne : - « Histoire de la psychiatrie : la pratique de la lobotomie ». Neuropsychiatrie : Tendances et Débats 1998, 1; 9-14 - « Histoire de la psychiatrie : Révisionnisme psychochirurgical ? ». Neuropsychiatrie : Tendances et Débats 2001, 14; 21-22 - « L'éthique au secours de la psychochirurgie ? ». Neuropsychiatrie : Tendances et Débats 2004; 23; 13-23 - « Complications neuropsychiatriques de la stimulation cérébrale profonde ». Neuropsychiatrie : Tendances et Débats 2004; 25; 50 - « La neurochirurgie des TOC "évaluée" par la Haute Autorité de Santé ». Neuropsychiatrie : Tendances et Débats 2007; 31, 15-17 - « Réserves sur la stimulation cérébrale profonde dans les troubles obsessionnels compulsifs ». Neuropsychiatrie : Tendances et Débats 2009; 37, 9-12 - Jean-Noël Missa, Naissance de la psychiatrie biologique, PUF, 2006 (Chapitre III : « Couper. La leucotomie, une parenthèse chirurgicale », pp.195-244) Sur Egas Moniz, lire le blog de Macieira-Coelho (en anglais) Un site sur les lobotomisés les plus notables aux Etats-Unis. Sur le site Dailymotion, deux vidéos traitant des aspects les plus sombres de la lobotomie aux USA (en espagnol) : Walter Freeman. Casos clinicos de lobotomia (l'histoire d'Howard Dully) et Walter Freeman. Lobotomias en serie (1945-1967) Et mon propre ouvrage, Soigner les fous, Nouveau Monde éd., 2019, pages 233-270, où il est notamment traité de la trépanation et de la craniectomie, des injections intracérébrales, de la lobotomie chez les enfants, &c. &c. |
|
Michel Caire, 2009-2021 |


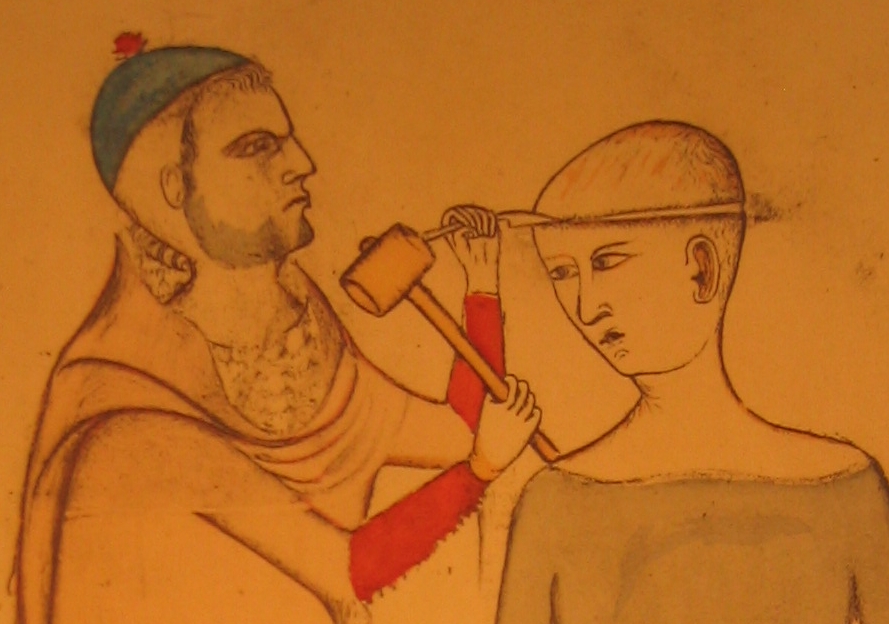 -
au siècle suivant, Arnaud de Villeneuve (Arnau de Vilanova)
recommande, comme «dernier et souverain remède dans la manie
et la mélancolie», après avoir rasé la tête
du malade, d'«appliquer un cautère» à son sommet,
puis d'en inciser «la peau en forme de croix» avant de perforer
l'os «pour que la matière sorte à l'extérieur.
Et que le malade saigne beaucoup puisqu'il est ainsi libéré
par la matière qui sort; ou bien que l'on fasse simplement un cautère
sur ce sommet de la tête et que la blessure soit tenue ouverte »
(Compendium medicinae practicae, p.34, cité par Muriel Laharie,
La folie au Moyen Âge, 1991, p.220)
-
au siècle suivant, Arnaud de Villeneuve (Arnau de Vilanova)
recommande, comme «dernier et souverain remède dans la manie
et la mélancolie», après avoir rasé la tête
du malade, d'«appliquer un cautère» à son sommet,
puis d'en inciser «la peau en forme de croix» avant de perforer
l'os «pour que la matière sorte à l'extérieur.
Et que le malade saigne beaucoup puisqu'il est ainsi libéré
par la matière qui sort; ou bien que l'on fasse simplement un cautère
sur ce sommet de la tête et que la blessure soit tenue ouverte »
(Compendium medicinae practicae, p.34, cité par Muriel Laharie,
La folie au Moyen Âge, 1991, p.220)
 Sous anesthésie au chloroforme, il effectue une trépanation
chez une femme de 54 ans, hallucinée et impulsive et jugée
jusque là incurable, puis excise quelques grammes de substance
grise du lobe temporal droit (corticotomie, plus tard appelée topectomie).
Sous anesthésie au chloroforme, il effectue une trépanation
chez une femme de 54 ans, hallucinée et impulsive et jugée
jusque là incurable, puis excise quelques grammes de substance
grise du lobe temporal droit (corticotomie, plus tard appelée topectomie).
 António
Caetano de Abreu Freire Egas Moniz ou
António
Caetano de Abreu Freire Egas Moniz ou
 La communication princeps, et la première édition de
l'ouvrage, sont en français : Moniz, qui avant la Grande Guerre
avait été en stage dans le service du professeur Albert
Pitres à Bordeaux, ainsi que dans les services parisiens de Joseph
Babinski, de Pierre Marie et de Jules Déjerine, était un
parfait francophone, et francophile.
La communication princeps, et la première édition de
l'ouvrage, sont en français : Moniz, qui avant la Grande Guerre
avait été en stage dans le service du professeur Albert
Pitres à Bordeaux, ainsi que dans les services parisiens de Joseph
Babinski, de Pierre Marie et de Jules Déjerine, était un
parfait francophone, et francophile. « En
réponse à l’allocution de M. le professeur Freeman »
« En
réponse à l’allocution de M. le professeur Freeman »
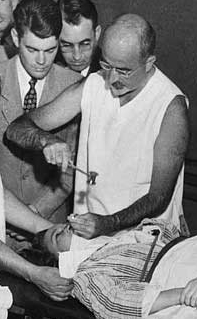 Deux américains, l'un neurologue, Walter Freeman, l'autre neuro-chirurgien,
James Watts, élève de John Fulton, de l'Université
George-Washington (Washington), donneront son véritable essor à
la leucotomie inventée par Egas Moniz.
Deux américains, l'un neurologue, Walter Freeman, l'autre neuro-chirurgien,
James Watts, élève de John Fulton, de l'Université
George-Washington (Washington), donneront son véritable essor à
la leucotomie inventée par Egas Moniz.  Pratique de la lobotomie en France
Pratique de la lobotomie en France
 Les
multiples variantes de la leucotomie et de la lobotomie
Les
multiples variantes de la leucotomie et de la lobotomie 2 - Les résections préfrontales (ablations ou excisions corticales)
2 - Les résections préfrontales (ablations ou excisions corticales)