L'héritage
de l'Antiquité
La médecine
médiévale en France et dans les autres pays européens
est l'héritière directe de la médecine antique gréco-romaine,
et l'héritière indirecte de la médecine assyro-babylonienne
et hébraïque.
- Dans le monde assyro-babylonien et chez les Hébreux, la maladie, physique
ou psychique, résulte d'un péché, et en représente
la punition : il y a assimilation de la folie et de la faute, de la maladie
et de l'impureté, de la déraison et du péché,
et de ce fait tendance à confondre le châtiment et le remède,
avec l'idée d'une pénitence purificatrice forcée.
Le traitement associe cependant des rites sacrés, des prières
et des exorcismes.
On peut lire dans le Deutéronome, chap. XXVIII (28-29) : « Si vous
ne voulez point écouter la voix du Seigneur votre Dieu, et que
vous ne gardiez et ne pratiquiez pas toutes ses ordonnances et les cérémonies
que je vous prescris aujourd'hui, toutes ces malédictions fondront
sur vous, et vous accableront. »
Suivent les divers malheurs annoncés, dont : « Le Seigneur
vous frappera de frénésie, d'aveuglement et de fureur
(selon d'autres traductions « de folie, de cécité
et d'égarement d'esprit »); en sorte que vous marcherez
à tâtons en plein midi, comme l'aveugle a accoutumé
de faire, étant tout enseveli dans les ténèbres,
et que vous ne réussirez point en ce que vous aurez entrepris
».
Et dans les Proverbes (XXIX, 9) : « La pensée de
l'insensé est péché ».
- Dans le
monde grec et romain, la santé est fonction de l'équilibre
des humeurs, et la pathologie, notamment psychique, est fonction des variations
du milieu intérieur. La théorie humorale est établie
par le Grec Hippocrate, environ 4 siècles avant notre ère.
Dans ce système où il n'y a pas de différence de
nature entre les maladies du corps et les maladies de l'esprit, la maladie
est liée à un déséquilibre des humeurs ou
dyscrasie : accumulation dans un organe, ascension au cerveau, etc.
Il existe
trois grands ordres de maladies mentales : Phrénitis (délire
aigu fébrile), Manie (agitation sans fièvre) et Mélancolie
(trouble chronique sans agitation et sans fièvre). Notons que l'hystérie
en est exclue, puisque la cause en est la migration de l'utérus
desséché par la chasteté vers l'humide.
Le Grec Galien
(IIème siècle après Jésus-Christ) effectue
un grand travail de synthèse des doctrines antérieures et
élabore la théorie des tempéraments : les quatre humeurs
forment la base des tempéraments sanguin, bilieux (ou colérique),
atrabilaire (ou mélancolique) et flegmatique.
a- Le sang
est responsable du tempérament sanguin (humide-chaud)
b- La bile
jaune, ou bile proprement-dite favorise la colère. L'irascibilité
(irascibilis, de irasci, se mettre en colère) est liée au
tempérament bilieux ou colérique (sèche-chaud)
c- La bile
noire (melancholia), ou humeur noire, que l'on dit fabriquée par
la rate, favorise les accès d'hypochondrie et de mélancolie.
Son excès supposé détermine le tempérament
(sèche-froid) mélancolique (Melancholicus) ou atrabilaire
(atra, ou nigra bilis, bile noire). La personne irritable (morosus) ou
atrabilaire est d'humeur sombre ou de mauvaise humeur, et se fait de la
bile
d- Le phlegme
ou pituite (mucosités nasales) détermine le tempérament
phlegmatique ou lymphatique (humide-froid)
Tandis qu'est
née avec Hippocrate une médecine rationnelle, la Grèce
a hérité aussi des civilisations primitives et orientales.
Ici comme ailleurs, la guérison est demandée à Dieu,
ou aux divinités.
À
cause surnaturelle, divine ou démoniaque, thérapeutique
magique et religieuse. Asclépios (Esculape), dieu de la médecine,
a lui-même ses temples et ses prêtres. De très nombreux
sanctuaires lui sont dédiés, à Cos, Pergame, Epidaure,
Athènes,... lieux de guérison magique, après épiphanie
(apparition du dieu), oracle ou rêve.
Les traitements
proprement médicaux se dégagent lentement des rites magiques,
et ces traitements concernent surtout les troubles aigus, la notion d'acuité
ayant été de tout temps liée à celle de curabilité.
Le rôle du médecin est de chercher à restaurer l'équilibre
(alimentation ou diète, médications phytologiques, exercices
physiques, voyages, bains, saignées, purgations,...).
Ces méthodes
vont constituer la base du traitement de la folie pendant près
de deux millénaires. Mais lorsque le Grec Asclépiade (Ier
siècle avant Jésus-Christ) propose l'hydrothérapie,
la musique, la gymnastique et le massage, Cornelius Celsius (Ier siècle
après Jésus-Christ) présente dans son encyclopédie
les chaînes, le fouet, l'inanition, la terreur et la douche froide...
Ce contraste
de méthode thérapeutique se retrouvera bien plus tard dans
l'opposition entre médecine expectante et médecine agissante.
Le
Moyen Age
Durant la
très longue période qui sépare la disparition de
l'Empire romain d'Occident (476) et la chute de Constantinople (1453),
que l'on peut appeler avec Henri Ey l'ère antépsychiatrique,
la science progresse peu dans le domaine étudié. L'idée
prévalente dans la société reste que la folie est
une manifestation du péché, une punition divine, quand elle
n'est pas le signe d'une possession démoniaque. Le traitement de
prédilection est donc le recours aux prêtres pour l'exorcisme,
et aux saints, avec les pèlerinages,
où l'on conduit des fous faire leurs neuvaines, comme à
Saint-Mathurin de Larchant, ou à Saint-Hildevert de Gournay.
Sur le plan
médico-philosophique, psychologique dirions nous aujourd'hui, trois
grandes conceptions s'opposent : l'école naturaliste (saint Thomas,
Albert le Grand), le mouvement " psychodynamiste " avec saint Augustin
(la maladie mentale est le " cri de l'âme blessée ", l'angoisse
de la folie est la problématique fondamentale de l'humanité),
et l'approche organique appliquée aux maladies mentales des médecins
arabes, notamment Maïmonide et Avicenne, poète philosophe
persan dont le " Canon de médecine " est l'ouvrage majeur de l'époque
en Europe et dans l'Islam.
De nombreuses
représentations du fou médiéval ont été
conservées notamment dans les enluminures du Psaume LII (Psaumes
de David), qui commence par le Dixit insipiens in corde suo non est
Deus : le fou nie Dieu.
Au Moyen
Age, en vertu du droit romain, la justice peut prononcer l'incapacité
d'un sujet pour cause de folie.
Mais aucun lieu n'est réservé
à l'accueil des fous, si ce n'est pour les furieux, enfermés
dans des culs-de-basse-fosse et autres cachots aménagés
dans des tours ou les murs des remparts des villes.
Quant aux
fous étrangers qui vagabondent, ils sont expulsés d'une
ville à l'autre. Les hôtels-Dieu, institutions de charité
et d'assistance, n'ont pour leur part aucun local adapté.
Tandis que
le royaume reste totalement démuni en structures de soins et de
réclusion convenables, naissent et se développent des institutions
destinées aux fous en terre d'Islam et dans d'autres pays de
l'Europe chrétienne, dont l'héritage antique est commun,
et qui s'influencent mutuellement.
La création de ces institutions
charitables permet un traitement humanitaire, mais ni scientifique, ni
vraiment spécifique.
Citons en
premier lieu les institutions de la grande civilisation islamique : les
refuges de Fez (VIIème siècle), les moristans du Caire et
d'Edirne
(Andrinople, en Turquie d'Europe), l'Almeraphtan de Bagdad, ainsi que
les morotrophia byzantins (Vème-VIème siècles). Le
fonctionnement de ces maisons est mal connu, et leurs descriptions sont
parfois contradictoires : le moristan d'Edirne, " luxueux bâtiment
de marbre avec fontaines, chambres d'été et chambres d'hiver,
malades couchés sur des coussins de soie, nourris de mets raffinés,
traités par une combinaison de drogues, musiques et parfums ",
est ainsi évoqué par un visiteur : " dans un coin d'un cachot,
il y avait un fou furieux, son cou était attaché avec une
corde ".
En terre
chrétienne, la première réalisation pourrait être
la St-Jean ten Dullen (Maison Saint-Jean) qui ouvre à Gand
en 1178, suivie de la construction d'un hôpital à Haspres
en 1218, et la fondation à Ablain d'une maison d'aliénés
vers 1270. Ce XIIIème siècle est aussi celui de la naissance
de la colonie de Gheel en Campine belge.
A la toute fin du siècle suivant, vers 1398-1400, le Bethlem
Royal Hospital, installé dans un prieuré fondé
en 1217 et plus connu sous le nom de Bedlam, s'ouvre aux aliénés,
: l'hôpital londonnien pour lunatics dit de St Mary of
Bethlehem deviendra en 1547 une Fondation royale, tout en gardant
la même destination.
Mais c'est en Espagne qu'ouvrent les premiers établissements qui
préfigurent vraiment les asiles, réservés aux malades
de l'esprit : Los desamparados du padre Jofré de Valencia
(début XVème s.), puis Nuestra Senora de Gracia à
Saragosse, et les hôpitaux de Séville, Tolède, Valladolid,
de 1425 à 1489.
La
Renaissance
Le début
de la Renaissance est marquée par une terrible tragédie,
dont seront victimes d'authentiques malades mentaux, ainsi qu'un nombre
beaucoup plus élevé de personnes non malades.
La "psychose
collective" de sorcellerie atteint son apogée aux XVIème
et XVIIème siècles. Le guide des inquisiteurs, le Malleus
Maleficarum, ou Marteau des sorcières, utilisé
à partir de 1487, affirme l'identité commune de la sorcellerie,
de l'hérésie et de la folie.
L'un des premiers défenseurs des soi-disant sorciers, Jean
Wier (1515-1588) reste célèbre pour la valeur de ses observations
cliniques.
L'une des
affaires les plus marquantes est celle des Ursulines de Loudun (Vienne)
en 1632-1634, où Urbain Grandier, prêtre dénoncé
par la prieure Jeanne-des-Anges est brûlé vif le 8 août
1634. Dix ans plus tard, l'affaire des Ursulines de Louviers (Eure) met
en cause le vicaire Thomas Boullé, qui connaît le même
sort en 1647. Cette exécution renforce dans l'opinion publique
le courant "antipossessionniste", illustré par le médecin
Pierre Yvelin qui défend la thèse des troubles psychiques
non pas chez les condamnés mais chez leurs accusatrices. Un édit
royal de 1682 met fin aux poursuites pour faits de sorcellerie.
La sorcellerie
est dès lors ravalée au rang des superstitions, et le concept
de possession diabolique laisse place dans le monde lettré, en
particulier médical, à celui d'idée - délirante
- d'être possédé.
Parmi les
œuvres d'art célèbres illustrant cette période,
citons "La Nef des fous", peint par Jérôme Bosch,
représentation allégorique de la folie inspirée d'un
poème satyrique de Sebastian Brant, publié en 1494, Das
Narrenschiff.
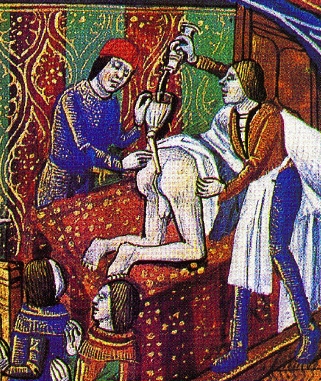
"L'opération
de la pierre de folie" est le sujet de nombreux tableaux, dont ceux de
Jérôme Bosch, daté de 1490 (et conservé au
musée du Prado à Madrid), où l'exciseur est coiffé
d'un entonnoir, et de Pieter Brueghel l'Ancien.
XVIIème
et XVIIIème siècles
Ces siècles
sont marqués en France par la naissance de grandes institutions,
et l'instauration d'un traitement médical spécial dans les
hôtels-Dieu :
- L'Hôpital
Général établi par édit royal en avril 1656,
destiné aux mendiants valides et invalides. En son sein, des espaces
spécifiques sont peu après sa création, réservés
aux fous et aux folles, mal supportés par leurs compagnons d'infortune,
et relevant de conditions de vie particulières. Le mot "hôpital"
n'est pas à prendre dans son sens actuel, et signifierait plutôt
lieu d'hébergement forcé, assurant vivre et couvert à
une population miséreuse, mais la privant de sa liberté.
- Les hôtels-Dieu
: celui de Paris réserve au début du XVIIIème siècle
deux salles, une pour chaque sexe, où sont pratiqués des
traitements médicaux fort réputés, mais dont la capacité
reste assez modeste : une trentaine de places pour les hommes, une centaine
pour les femmes, pour une région très étendue.
- Les maisons
religieuses spécialisées, dont la maison
de la Charité de Charenton est un éminent exemple :
tardivement par rapport à l'Espagne, où les premiers établissements
sont créés à l'initiative de Juan Ciudad Duarte (1495-1550),
canonisé sous le nom de saint Jean-de-Dieu, la France voit s'ouvrir
plusieurs établissements de l'ordre des hospitaliers, qui serviront
de modèle à la fin du siècle : Pontorson, Sainte-Marguerite
à Cadillac, Sainte-Madeleine à Bourg, la Cellette en Corrèze,
Leyme dans le Lot, Château-Thierry, Senlis dans l'Oise, Saint-Aubin
(Côtes-d'Armor) puis Léhon, La Guillotière dans le
Rhône, Lommelet dans le Nord. Charenton enfin, maison fondée
en 1640, ne reçoit des fous qu'à partir de 1670.
- Les maisons
de santé privées, au nombre de plusieurs dizaines au XVIIIème
siècle à Paris.
On assiste
tout au long de ces deux derniers siècles de l'Ancien Régime
à une médicalisation progressive des soins aux insensés.
L'intervention médicale se fait selon un double postulat :
- la folie
est médicalement curable, et le but du traitement est la guérison
- Les fous
doivent être traités par des moyens physiques.
Ce principe
ne résulte pas de l'idée de lésion organique, cérébrale
ou autre, mais de celle d'un trouble physiologique fonctionnel (humoral
pour les très nombreux médecins fidèles aux théories
galéniques). Le traitement vise le trouble en soi plus que celui
qui en souffre. Il consiste pour l'essentiel en quelques mesures énergiques
: saignées, bains, purges, et, seule méthode spécifique,
les douches.
Bien qu'il
puisse être parfois mis en œvre au domicile du malade (dans
les milieux aisés essentiellement), le traitement requiert généralement
l'admission dans un établissement hospitalier ou dans une maison
de santé privée. Vers 1780, il n'y a guère plus de
six établissements publics spécialisés ou ayant réservé
des salles au traitement des fous en France : les hôtels-Dieu de
Paris et de Lyon, l'Hôpital Général de Rouen, l'hôpital
de la Trinité d'Aix (Provence), l'hôpital d'Avignon et la
Maison de Saint-Lazare à Marseille.
Le
tournant des années 1780-1802
A la charnière
de l'Époque moderne et de l'Époque contemporaine, a lieu
autour de la Révolution française un certain nombre d'événements
qui détermine un profond changement dans l'appréhension
de l'aliénation et de son traitement, et dans l'organisation des
établissements destinés aux malades.
- 1781 :
création d'un poste de médecin inspecteur des maisons d'aliénés
à Paris, sous l'égide de l'Inspection des hôpitaux
civils et maisons de force du Royaume dirigée par Jean Colombier,
médecin. Nomination de Jean
Grozieux de la Guerenne, premier médecin inspecteur des maisons
d'aliénés
- 1784 (mars)
: Circulaire du baron de Breteuil « au sujet des Lettres de Cachet & Ordres de détention »
- 1785 :
diffusion de l'Instruction
sur la manière de gouverner les insensés et de travailler
à leur guérison dans les asyles qui leur sont destinés,
de Jean Colombier et François Doublet
- 1788 :
parution du Mémoire sur les hôpitaux de Jacques Tenon
- 1790 (12-16
mars) : Abolition des lettres de cachet par décret de l'Assemblée
nationale
- 1791 :
parution de La philosophie de la folie, de Joseph
Daquin
- 1793 :
nomination de Philippe
Pinel comme médecin des infirmeries de Bicêtre, début
de sa collaboration avec Jean-Baptiste Pussin, gouverneur de l'emploi
des fous
- 1795 :
fermeture de la Charité de Charenton (qui ne réouvrira qu'en
1797)
- 1801 :
Parution du Traité médico-philosophique sur l'aliénation
mentale, ou la manie, de Philippe Pinel, où se dessinent les voies
d'une réforme profonde : spécialisation de la médecine
mentale au sein de la médecine, simplification et rationalisation
de la classification (un trouble unique, l'aliénation mentale,
maladie différente de toutes les autres maladies, et ses quatre
expressions symptomatiques ou espèces, manie, mélancolie,
démence et idiotisme), création d'institutions spécialisées
pour le traitement : traitement physique des troubles aigus, traitement
moral de la folie refroidie, basé sur l'isolement, l'environnement
ordonné et rationnel, le travail et l'influence du médecin
ou de son représentant. Est nettement postulée la curabilité
de la folie.
- 1802 :
fermeture définitive des salles de fous et de folles de l'Hôtel-Dieu
de Paris, remplacées par la Maison de Charenton (pour les hommes) et la Salpêtrière
(pour les femmes) : ainsi naît en France l'asile (de asylum,
du grec asulon, refuge inviolable, terme préféré
alors à celui très péjoratif d'hôpital).
Dans ces asiles, et dans ceux-ci seulement, seront soignés, par
ou sous la direction d'un médecin spécial, l'aliéniste,
toutes les formes de l'aliénation mentale et tous les aliénés.
Le
XIXème siècle, le triomphe de l'aliénisme et de l'asile
Dès
le début du siècle, la médicalisation de la prise
en charge et du traitement des fous, conduit par l'aliéniste, s'étend
et se généralise. Des asiles
sont construits dans la majorité des départements avant
et surtout à partir de la Loi
du 30 juin 1838.
Le code pénal
de 1810 inscrit dans son article
64 le principe de l'irresponsabilité du criminel en état
de démence au moment de l'acte.
La loi du 30 juin 1838, qui ne sera réformée qu'en 1990 est la première
loi d'assistance et de sûreté générale et spécifique,
inspirée des idées de Pinel, Esquirol, Ferrus et Falret sur l'isolement.
C'est le
début du véritable " grand renfermement " : le nombre d'aliénés hospitalisés à Paris est multiplié par plus
de cinq en 60 ans. Les structures asilaires inspirées des idées
de la fin du XVIIIème siècle et imposées par la loi
de 1838 ne sont quelquefois mises en place -comme à Paris- que
sous le Second Empire, voire sous la Troisième République.
Ce décalage induit une inertie considérable dans le système
dont le siècle suivant peinera à se dégager.
Mais dès
la fin du siècle se développe la critique de la séquestration.
Le système anglais du no-restraint commence à être
appliqué en France, notamment par Magnan à Sainte-Anne (Paris).
Des colonies familiales sont créées sur l'exemple de Gheel,
à Ainay-le-Château et Dun-sur-Auron.
Ce siècle
est également celui de la nosologie et de la clinique psychiatrique.
Une riche et complexe évolution des concepts conduit la psychiatrie
française de la nosographie de Pinel aux classifications inspirées
des travaux allemands de Kraepelin. Pinel distingue la manie, délire
général ; la mélancolie, délire exclusif ou
partiel ; la démence, abolition de la pensée ; et l'idiotisme,
oblitération des facultés intellectuelles et affectives.
Esquirol démembre la mélancolie, délire partiel,
en lypémanie, délire triste, et monomanie, délire
gai ; et l'idiotisme en idiotie et imbécillité. Plus tard,
la remise en cause de l'unicité de la maladie fait passer de l'aliénation
mentale aux maladies mentales.
L'organogenèse
prend une grande extension à la suite de la thèse d'Antoine-Laurent
Bayle, qui relie lésion, symptômes et évolution, et
fait de la Paralysie Générale un modèle.
Le
XXème siècle
Les asiles
s'ouvrent progressivement. L'asile d'aliénés devient
en 1937 hôpital psychiatrique, dépendant du Conseil
général, et plus tard Centre Hospitalier Spécialisé
(C.H.S.).
Pourtant non prévus par la loi de 1838, les premiers services libres
ouvrent leurs portes dans les années 1920 (Édouard Toulouse
crée l'hôpital Henri-Rousselle en 1922), quelques
années après l'ouverture de services psychiatriques à
l'Assistance Publique à Paris (Gilbert
Ballet à l'Hôtel-Dieu en 1904).
La psychiatrie
" hors les murs " naît avec l'ouverture des premiers dispensaires,
et les soins en cabinet privé, à la suite d'un véritable
boom démographique.
En 1880, pour la France entière, on ne comptait encore que 120
aliénistes pour 37 millions d'habitants, tous en hôpital
ou en maison de santé. Début 1923, les spécialistes
français en psychiatrie : médecins des asiles publics ou
privés d'aliénés, des quartiers d'hospices, de l'Infirmerie
spéciale de la préfecture de police, de Charenton, des maisons
de santé privées de médecine mentale, professeurs
et agrégés en médecine mentale sont au nombre de
233. En 1967, leur nombre était monté à environ 2.000,
et en 1983 à 6.000...
Dans le même temps, la psycho-analyse ou
analyse freudienne connaît un grand développement.
La notion
(et le vocable) de schizophrénie, inventé par le Suisse
Eugène Bleuler en 1926 s'impose rapidement en France. L'organodynamisme
de Henri
Ey (il existe une hiérarchie entre le monde inerte, le monde
vivant (vie) et le monde de l'esprit (liberté), la pathologie psychiatrique
est la pathologie de la liberté) propose une classification distinguant
désorganisation de l'être conscient (pathologie de la personnalité
: psychoses chroniques et névroses), et déstructuration
du champ de la conscience (crises émotionnelles et psychoses aigües,
de la manie à la confusion, en passant par la bouffée délirante
aigüe). Aux maladies mentales se substituent donc les grandes structures
psychopathologiques.
Le Manuel
Statistique et Diagnostic (" D.S.M. "), créé pour les besoins
de l'expérimentation médicamenteuse, s'impose en fin de
siècle comme référence pour la classification et
la définition des troubles psychiatriques, parallèlement
à l'essor des neurosciences et de la psychiatrie biologique.
Pendant la
seconde guerre mondiale, les privations (famine, froid,...) sont directement
ou indirectement responsables de la mort
de plus de 40.000 malades mentaux dans les hôpitaux psychiatriques français.
La mise en cause du système concentrationnaire et les aspirations
nées de la Libération conduisent à l'élaboration d'une nouvelle politique
de soins (Germaine Le Guillant et Louis Le Guillant 1900-1968, Paul Sivadon 1907-1992, Hubert Mignot 1910-1982, Lucien Bonnafé 1912-2003, Georges
Daumézon 1912-1979, François
Tosquelles 1912-1994, Hélène
Chaigneau 1919-2010, Philippe Paumelle 1923-1974, Jean Oury 1924-2014, Jean Ayme 1924-2011, Philippe Kœchlin 1925-2010, et bien d'autres) : naissance de la psychothérapie
institutionnelle contre la ségrégation et la concentration
; l'institution est thérapeutique, mais elle n'est thérapeutique
que si elle est organisée en lieu de parole et si le patient est
pris dans un réseau relationnel. La relation mobilise, l'institution
fige, d'où la nécessité de créer des structures
intermédiaires.
La circulaire
du 15 mars 1960 (confirmée par la loi
du 31 décembre 1985) institue le principe de la sectorisation,
insistant en particulier sur l'importance de la prévention, de l'accessibilité
et de la continuité des soins : une équipe pluridisciplinaire est en charge de la santé mentale de la population de son secteur géographique de rattachement. Eu égard aux normes de l'époque (3 lits pour mille habitants, 200 lits d'hospitalisation au plus par service), chaque secteur correspond à une population d'environ 70.000 habitants.
L'antipsychiatrie,
qui constitue la critique radicale du système psychiatrique européen,
rencontre un écho assez limité en France. Franco Basaglia
en Italie prône la suppression de l'hôpital et l'instauration
d'une psychiatrie communautaire (1978). Ronald Laing et David Cooper en
Angleterre privilégient la notion de relation malade (dynamique
extérieure) à celle de sujet malade (dynamique intrapsychique)
et inversent le modèle présumé conçu par les
parents (la famille est le bien, la maladie le mal).
Après
une période dominée par la psychanalyse, où se signalent
notamment Françoise
Dolto et Jacques
Lacan (1901-1981) naissent d'autres modalités de traitement
psychothérapiques (thérapies cognitives et comportementales,
thérapies systémiques).
La loi du
3 janvier 1968 (Protection des incapables majeurs, relevant du
droit civil) dissocie capacité civile et hospitalisation (avant
1838, existait le principe de l'interdiction préalable. Avec la
loi de 1838, les malades internés sont automatiquement protégés
pendant tout leur séjour par la nomination d'un administrateur
provisoire).
La loi
du 27 juin 1990, réformant la loi de 1838, vise à mieux
protéger les droits et la liberté des malades, et pose divers
principes, dont ceux de la prévention, des prises en charge ambulatoires
et de l'hospitalisation libre comme règle.
Le nouveau
code pénal de 1992 remplace l'article 64 par l'article
122.1, avec la notion d'abolition ou d'altération du discernement
(jugement et contrôle des actes).
La loi du 5 juillet 2011 remplace la loi de 1990.
Parmi les évolutions les plus importantes :
- la notion de soins sans consentement se substitue à celle d'hospitalisation sous contrainte (« HDT » et « HO ») : la prise en charge à la demande d'un tiers (soins psychiatriques à la demande d'un tiers ou « SPDT ») ou sur décision du Représentant de l'Etat (« SPDRE ») s'initie en milieu hospitalier, et peut se poursuivre en ambulatoire, sous forme d'un « programme de soins ».
- la possibilité d'initier les SPDT dans un établissement de soins généraux (en règle dans le service d'urgence de cet hôpital) et y être poursuivis pendant 48 heures, avant transfert éventuel en milieu psychiatrique.
-
l'introduction d'une mesure de contrainte prononcée par le directeur de l'établissement d'accueil, sur certificat médical mais sans tiers, en cas de « péril imminent ».
- après admission en soins sans consentement, un certificat médical est établi dans les 24 premières heures (sans changement), puis à 72 heures, puis entre les 6e et 8e jours (la "huitaine", qui remplace la "quinzaine" des lois de 1838 et de 1990).
- le contrôle de la justice devient systématique : le Juge des Libertés et de la Détention rencontre l'intéressé avant le 15e jour d'hospitalisation complète en soins sans consentement, et peut décider d'y mettre fin de sa propre autorité.
- en cas de désaccord entre le psychiatre traitant qui demande la levée d'une mesure de SPDRE et le préfet, l'avis d'un autre psychiatre de l'établissement s'impose au représentant de l'Etat.
* * *
|